Faktaark 06-2016
Et verdibasert, digitalt støttet, personsentrert omsorgssystem - Nasjonale og internasjonale trender
Nedlastbar PDF
Fact-sheet-2016-06-A-value-based-care-system.pdf
Faktaark-2016-06-Et-verdibasert-personsentrert-omsorgssystem.pdf
Pasienter med flere kroniske lidelser møter ofte, og gjerne over en lengre periode[1], flere parallelle omsorgs- og behandlingsprosesser, med tilhørende grupper av profesjonelle som er organisert på flere nivå og i flere fagmiljø. Dagens helse- og omsorgssystem, både internasjonalt og i Norge, kan beskrives som profesjonssentrisk, re-aktivt og preget av en fragmentering av både ansvar og informasjonsflyt[2-4]. Dette er spesielt utfordrende for kvaliteten på behandling og omsorg for multi-morbide pasienter[1, 2, 5, 6]. Denne pasientkategorien dominerer de 10% mest kostbare pasientene og står for 2/3 av utgiftene i spesialisthelsetjenesten[7-9]. Suboptimal kvalitet på behandlingen for denne gruppen er ikke bare en kilde til menneskelig lidelse; det er også en driver for helsekostnadene på nasjonalt nivå[6, 10].
Økende kostnader kombinert med en økt andel multi-morbide pasienter og lengre forventet levetid truer bærekraften av vårt helsevesen[11].
Aktuell litteratur peker på Chronic Care Model (CCM) som den best dokumenterte og mest studerte modellen for omsorg rettet mot pasienter med komplekse og langvarige behov. Den har både et systemperspektiv, et klinisk perspektiv og et pasientperspektiv[12]. Den har i tillegg et økende forskningsgrunnlag for effekt på både omsorgsprosesser, helseutfall og kostnadseffektivitet[13-15]. CCM bygger på to pilarer: “Den informerte, aktive pasient” og “Det proaktive, forberedte helseteam” som engasjerer seg i “verdiskapende samhandling” for “bedre helse og funksjon”.
Selv om CCM er både intuitiv og godt akseptert, sier den lite om hvordan de overordnede ideene bør operasjonaliseres. Internasjonale anbefalinger peker i retning av en omlegging fra profesjons- til personsentrert, fra episodisk orientert til prosessorientert, fra reaktiv til proaktiv og fra enkel sykdomsomsorg til koordinert, teambasert omsorg[16]. Den norske konteksten er på ingen måte unik, da omsorgssystemer arbeider med tilsvarende reformer over hele verden[16, 17]. IKT er en sentral strategisk komponent i CCM. I en ambisiøs utredning, “Én innbygger – én journal”, anerkjenner norske helsemyndigheter IKT som et strategisk verktøy, ikke bare for bedre arbeidsflyt og kvalitet på omsorgen, men også som nødvendig for å nå helsepolitiske mål for brukerinvolvering, egenomsorg og selvbestemmelse.
I arbeidet med å konkretisere CCM, anbefaler forskere en omlegging til omsorg, støttet av digitale verktøy, som har tre hovedkomponenter: Personsentrert, integrert og proaktiv omsorg[17, 18].
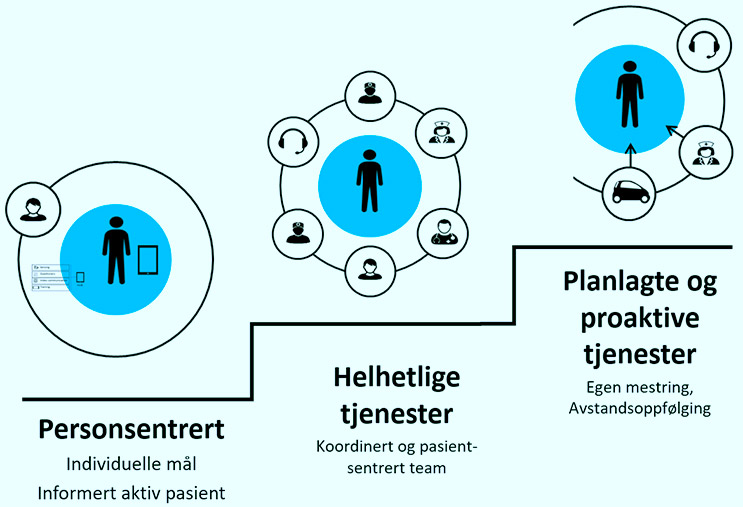
Trinn 1: Personsentrert omsorg: Denne komponenten er det grunnleggende fundamentet for et samarbeid mellom fagfolk og personer. En personsentrert tjeneste utløser, reagerer på og er lojal mot pasientens svar på spørsmålet: “Hva er viktig for deg?”. Basert på dette kan individuelle, realistiske mål for omsorg formuleres. Slike mål er utgangspunktet for koordinerte planer, og pasientdrevet evaluering og justering av omsorg.
Trinn 2: Helhetlige omsorgsteam: Når målene er klare, er det lettere å identifisere kompetansen som er nødvendig for å utforme og implementere et pasientforløp som er innrettet mot målene. Det profesjonelle teamet jobber sammen, med utfyllende ferdigheter, mot et felles mål. Merk – uten et felles mål fra trinn 1 faller teamets koordinering fra hverandre.
Trinn 3: Proaktiv og planlagt omsorg: Proaktiv omsorg starter med støtte i egenmestring til den som har mest å vinne på tidlige tiltak på et lavt nivå, nemlig pasienten selv. I tillegg bør omsorgsplanen inkludere planer for både elektiv og øyeblikkelig hjelp basert på kunnskapsbaserte retningslinjer, dersom slike er tilgjengelige, og de er i tråd med den enkelte pasients mål. Endelig, for en liten andel av pasienter, kan oppfølging med sensorer og/eller selvrapportering bidra til å identifisere situasjoner preget av økt risiko for forebyggbare kriser. Merk – uten et identifisert team fra trinn 2 kan den proaktive, helhetlige omsorgsplanen ikke settes sammen.
Referanser
- Tinetti ME, Fried T, Boyd C. DEsigning health care for the most common chronic condition—multimorbidity. JAMA: the journal of the American Medical Association 2012;307(23):2493-94. doi: 10.1001/jama.2012.5265
- Care ITISfQiH, ed. The Perspectives Of Patients With Complex, Long-Term Pathways: A Mixed Method Analysis In Light Of Recommended Practice. # 1937. 32nd International Conference: Building Quality and Safety into the Healthcare System, 4th - 7th October; 2015; National Convention Center, Doha, Qatar.
- Bayliss EA, Edwards AE, Steiner JF, et al. Processes of care desired by elderly patients with multimorbidities. Family Practice 2008;25(4):287-93. doi: 10.1093/fampra/cmn040
- Relman A. On Breaking One’s Neck. The New York Review of Books 2014 Feb 6, 2014.
- Wallace E, Salisbury C, Guthrie B, et al. Managing patients with multimorbidity in primary care. BMJ 2015;350 doi: 10.1136/bmj.h176
- Vogeli C, Shields AE, Lee TA, et al. Multiple chronic conditions: prevalence, health consequences, and implications for quality, care management, and costs. Journal of General Internal Medicine 2007;22 Suppl 3:391-5.
- Helsedirektoratet. Prioriteringer I helsesektoren – Verdigrunnlag, status og utfordringer, 2012.
- Salisbury C, Johnson L, Purdy S, et al. Epidemiology and impact of multimorbidity in primary care: a retrospective cohort study. British Journal of General Practice 2011;61(582):e12-e21.
- Heiberg I. High utilisators of somatic specialist health care in Northern Norway. [Storforbrukere av somatisk spesialisthelsetjeneste i Helse Nord]: SKDE; 2015 [Available from: http://www.helse-nord.no/getfi... accessed 2015-12-06.
- Scott IA, Shohag H, Ahmed M. Quality of care factors associated with unplanned readmissions of older medical patients: a case–control study. Intern Med J 2014;44(2):161-70. doi: 10.1111/imj.12334
- Berwick DM, Nolan TW, Whittington J. The Triple Aim: Care, Health, And Cost. Health Affairs 2008;27(3):759-69. doi: 10.1377/hlthaff.27.3.759
- Wagner EH, Austin BT, VonKorff M. Organizing care for patients with chronic illness. Milbank Quarterly 1996;74(4):511-&.
- Scott IA. Chronic disease management: a primer for physicians. Intern Med J 2008;38(6):427-37.
- de Bruin SR, Versnel N, Lemmens LC, et al. Comprehensive care programs for patients with multiple chronic conditions: A systematic literature review. Health Policy 2012;107(2-3):108-45. doi: 10.1016/j.healthpo1.2012.06.006
- Reid RJ, Coleman K, Johnson EA, et al. The Group Health Medical Home At Year Two: Cost Savings, Higher Patient Satisfaction, And Less Burnout For Providers. Health Affairs 2010;29(5):835.
- Epping-Jordan JE, Pruitt SD, Bengoa R, et al. Improving the quality of health care for chronic conditions. Quality & Safety in Health Care 2004;13(4):299-305.
- WHO. People-centred and integrated health services: an overview of the evidence. Interim report. Service Delivery and Safety, WHO, 2015.
- WHO. WHO global strategy on integrated people-centred health services 2016-2026. Executive Summary. Placing people and communities at the centre of health services, 2015.